Slijmbeursontsteking schouder (bursitis): oorzaken, diagnose en behandeling
Slijmbeursontsteking in de schouder, ook wel bursitis genoemd, is een veelgestelde diagnose bij schouderklachten. Pijn bij het heffen van je arm, 's nachts last bij het liggen op je schouder of een zeurend gevoel dat maar niet overgaat. De diagnose klinkt concreet, maar de werkelijkheid is genuanceerder. Want is de slijmbeurs ook echt de boosdoener? Niet altijd. In dit artikel lees je wat een slijmbeursontsteking precies is, wanneer het wel of niet de oorzaak van je klachten is, en wat je eraan kunt doen.
Wat is een slijmbeursontsteking in de schouder?
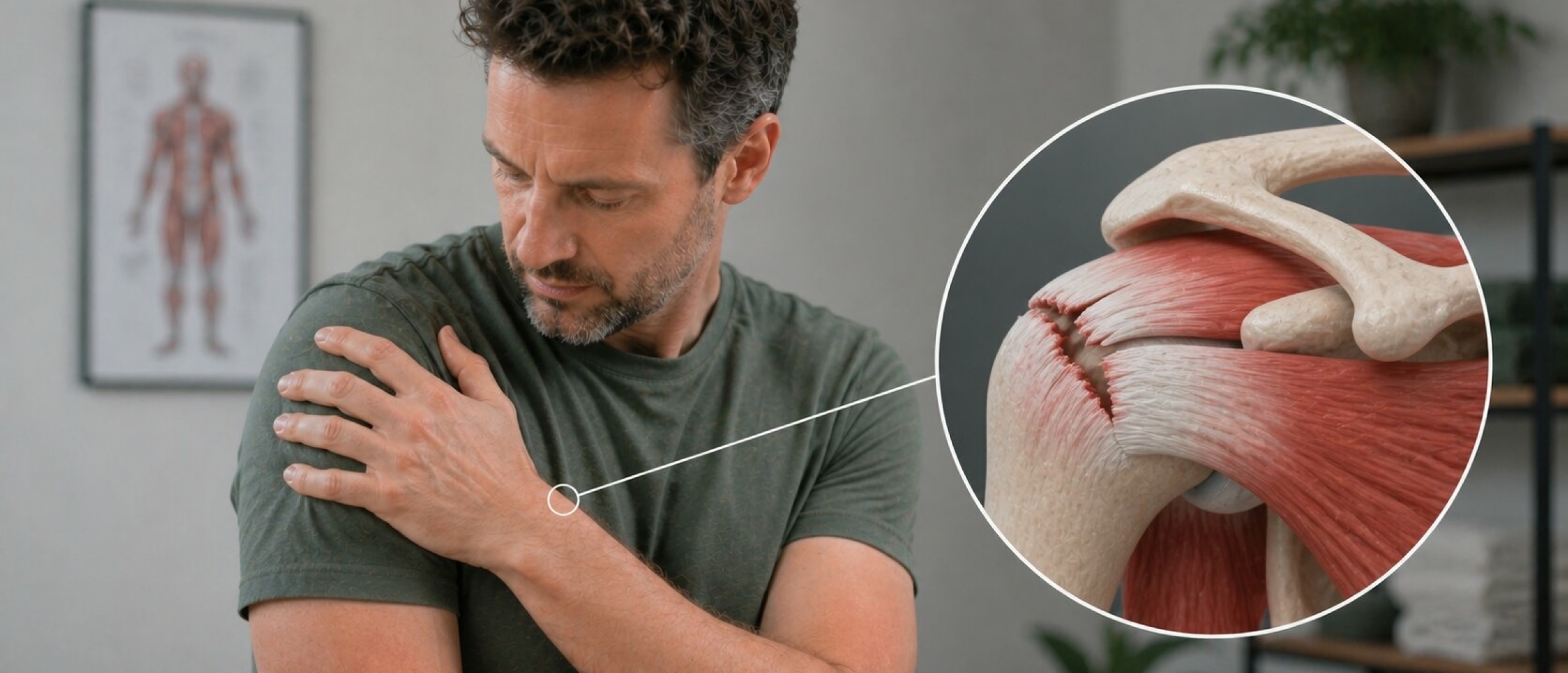
De slijmbeurs, in medische termen de bursa subacromialis, is een klein met vocht gevuld zakje dat zich bevindt tussen het schouderdak (acromion) en de pezen van de rotator cuff. Het fungeert als kussentje: het vermindert wrijving tussen structuren die anders direct over elkaar zouden bewegen bij het optillen of draaien van je arm.
Van een slijmbeursontsteking, of bursitis, is sprake wanneer dit zakje geïrriteerd of ontstoken raakt. De slijmbeurs zwelt op, produceert meer vocht en wordt gevoelig voor druk en beweging. Typische klachten zijn pijn bij het heffen van de arm, pijn bij het liggen op de schouder en een zeurend gevoel dat verergert bij belasting.
Bursitis ontstaat in de meeste gevallen geleidelijk, door herhaalde belasting of overbelasting van de schouder. Denk aan werk boven schouderhoogte, intensief sporten of langdurig eenzijdig bewegen. In zeldzame gevallen ontstaat een slijmbeursontsteking acuut, bijvoorbeeld na een val of stoot, of als gevolg van een infectie of reumatische aandoening.
Belangrijk om te weten: een slijmbeursontsteking duurt bij de meeste mensen 3 tot 8 weken. Maar als de onderliggende oorzaak niet wordt aangepakt, kunnen klachten langer aanhouden of terugkeren.
Slijmbeursontsteking als oorzaak van schouderpijn: minder vaak dan je denkt
Je hebt pijn in je schouder en de diagnose luidt bursitis. Logisch dat je denkt: de slijmbeurs is het probleem. Maar de wetenschap nuanceert dat beeld flink. Slijmbeursontsteking als zelfstandige oorzaak van schouderpijn is namelijk zeldzamer dan de diagnose doet vermoeden. Uit onderzoek van Mitchell et al. (2005) onder huisartspatiënten met schouderklachten bleek dat slechts 6% de diagnose bursitis als primaire oorzaak kreeg.
De meeste klachten vielen onder een bredere categorie: subacromiale schouderpijn, tegenwoordig vaker aangeduid als peesgebonden schouderpijn. Ook bij mij in de praktijk blijkt dat in veel gevallen de boosdoener te zijn van schouderspijn.
Daar komt bij dat bursitis ook voorkomt bij mensen zonder enige klacht. Girish et al. (2011) toonden met echografie aan dat 20% van de mensen zonder schouderpijn aantoonbare tekenen van bursitis had. Een slijmbeursontsteking die zichtbaar is op een scan, is dus lang niet altijd de verklaring voor de pijn die iemand ervaart.
De slijmbeurs als secundaire speler
In de meeste gevallen is de slijmbeurs niet de oorzaak van de klachten, maar het gevolg. De slijmbeurs raakt vaak secundair geïrriteerd als reactie op een primair probleem elders in de schouder. De meest voorkomende trigger is overbelasting van de pezen van de rotator cuff, zo blijkt uit een onderzoek van Lewis (2016). Als die pezen overbelast raken of hun functie minder goed vervullen, neemt de druk op de slijmbeurs toe en ontstaat irritatie.
Andere oorzaken die secundaire bursitis kunnen veroorzaken zijn bijvoorbeeld:
- een verstoord bewegingspatroon van het schouderblad
- verminderde spierkracht rondom de schoude
- een afwijkende houding die de ruimte onder het schouderdak verkleint
In al deze gevallen is de slijmbeurs de plek waar de pijn zit, maar niet de plek waar het probleem begint. Alleen op de slijmbeurs focussen in de behandeling lost het onderliggende probleem dan ook niet op.
Hoe wordt een slijmbeursontsteking vastgesteld?
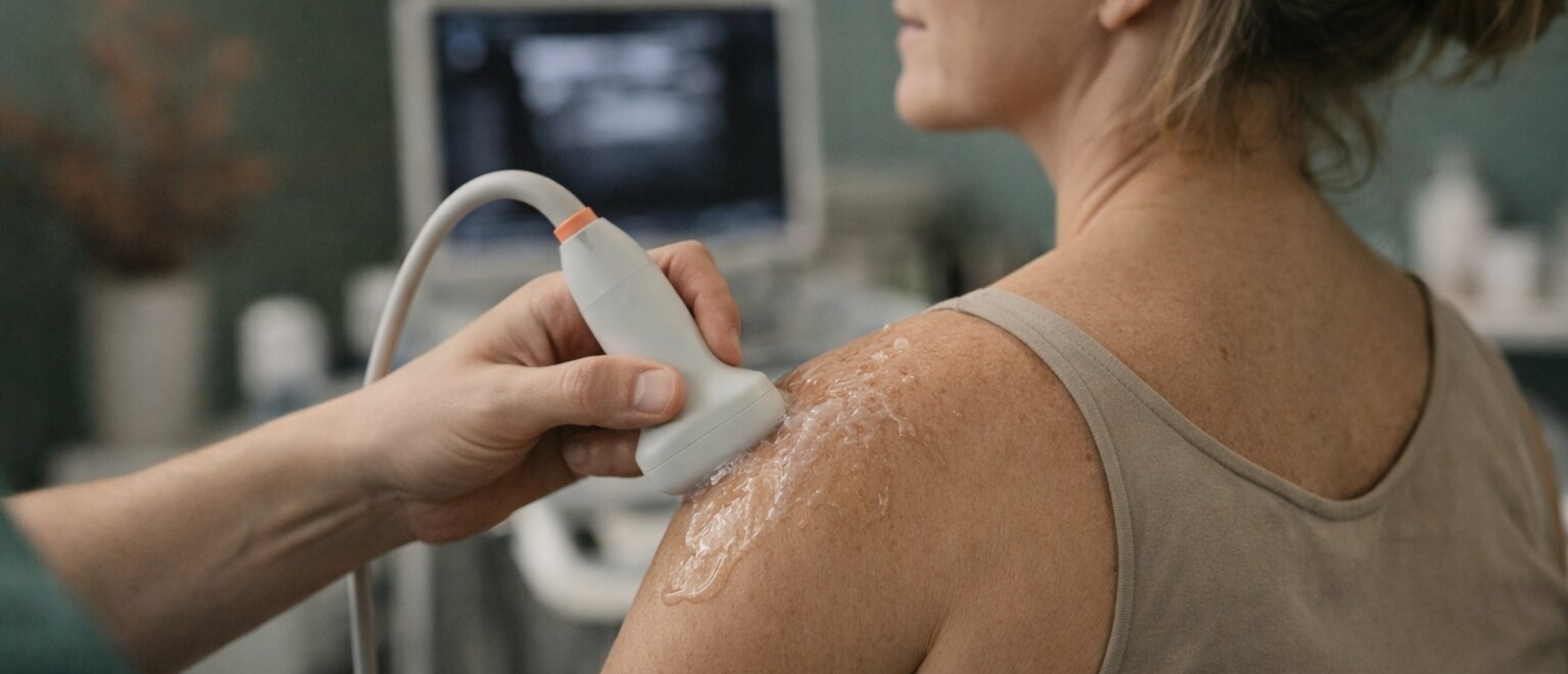
Bij vermoeden van een slijmbeursontsteking begint de diagnose met een lichamelijk onderzoek. Als fysiotherapeut kijk ik naar je bewegingsvrijheid, test ik specifieke structuren en vraag ik naar het ontstaan en verloop van de klachten. In de meeste gevallen is dat voldoende om een goed beeld te krijgen van wat er speelt en om te starten met behandeling.
Een scan is lang niet altijd nodig. Zoals eerder beschreven zegt beeldvorming bij schouderklachten niet altijd iets zinvols: bursitis is zichtbaar op een echo of MRI, maar dat betekent niet automatisch dat het de oorzaak van de pijn is. Een scan kan wel nuttig zijn als de klachten na een adequate behandelperiode niet verbeteren, of als een andere aandoening wordt vermoed die nadere beeldvorming vereist.
Hoe ik een lichamelijk onderzoek uitvoer
Bij een lichamelijk onderzoek test ik als fysiotherapeut gericht welke structuren gevoelig zijn en hoe de schouder beweegt. Dat gebeurt onder andere met specifieke provocatietesten waarbij de arm in bepaalde posities wordt gebracht om te kijken waar de pijn optreedt.
Ook kijk ik naar de kracht en het bewegingspatroon van de schouder en het schouderblad. Die combinatie van bevindingen geeft een veel completer beeld dan beeldvorming alleen.
De belangrijkste boodschap bij de diagnose is misschien wel deze: een label als "bursitis" is een startpunt, geen eindpunt. Het zegt iets over wat er zichtbaar of voelbaar is, maar nog niet over waarom het is ontstaan. Die vraag, naar de onderliggende oorzaak, is wat de behandeling bepaalt.
Op basis van het lichamelijke onderzoek kunnen we vaak zien of het gaat om een secundaire slijmbeursontsteking of niet.
Behandeling van een slijmbeursontsteking in de schouder
Na de diagnose bursitis doen veel mensen hetzelfde: ze gaan de schouder ontzien. Minder bewegen, oppassen met tillen, de arm zoveel mogelijk laten rusten. Begrijpelijk, want bewegen doet pijn. Maar juist dit gedrag werkt herstel tegen.
De schouder heeft beweging nodig om te herstellen. Rust vermindert op korte termijn soms de pijn, maar lost het onderliggende probleem niet op. De spieren rondom de schouder verzwakken, het bewegingspatroon verslechtert en de druk op de slijmbeurs blijft bestaan. Het gevolg is dat klachten langer aanhouden dan nodig.
Wat wél werkt is bewegen binnen je pijngrenzen. Niet forceren, maar ook niet vermijden. Door de schouder rustig en gericht te blijven gebruiken, blijft de doorbloeding op gang, herstelt de slijmbeurs sneller en verbetert de belastbaarheid van de pezen en spieren rondom de schouder stap voor stap.
Gerichte oefentherapie is daarbij de meest effectieve aanpak. De oefeningen richten zich op het herstellen van kracht, stabiliteit en coördinatie rondom de schouder, zodat de druk op de slijmbeurs structureel afneemt.
Hoe oefentherapie bij een slijmbeursontsteking werkt
In de praktijk richt oefentherapie bij bursitis zich op drie dingen. Ten eerste het versterken van de rotator cuff, zodat de pezen de schouder beter stabiliseren en de druk op de slijmbeurs afneemt. Ten tweede het trainen van het schouderblad, zodat de bewegingsmechaniek verbetert en er meer ruimte ontstaat onder het schouderdak. Ten derde het geleidelijk opbouwen van belasting, zodat de schouder weer leert omgaan met dagelijkse bewegingen zonder te overprikkelen.
Ik heb hiervoor een specifiek online programma ontwikkeld, afgestemd op peesgebonden schouderpijn en bursitis. Volledig op eigen tempo, thuis uit te voeren en gebaseerd op wetenschappelijk onderbouwde oefentherapie.
Hoe lang duurt een slijmbeursontsteking?
Bij de meeste mensen herstelt een slijmbeursontsteking binnen 3 tot 8 weken, mits de klachten goed worden aangepakt. De sleutel zit in de balans tussen rust en beweging. Volledig rust houden vertraagt het herstel, maar te snel te veel doen kan de irritatie verergeren.
Rustig blijven bewegen binnen je pijngrenzen is de beste aanpak. Dat betekent dagelijkse activiteiten zoveel mogelijk gewoon blijven doen, zonder de schouder onnodig te belasten. Beweging houdt de doorbloeding op gang, voorkomt stijfheid en helpt de slijmbeurs kalmeren.
Wanneer de onderliggende oorzaak, zoals overbelasting van de rotator cuff of een verstoord bewegingspatroon, gericht wordt aangepakt met oefentherapie, is de kans op volledig herstel groot. Zonder die aanpak is de kans op terugkeer van de klachten aanzienlijk hoger. Wie blijft wachten op spontaan herstel zonder iets aan de oorzaak te doen, merkt vaak dat de klachten sluipend chronisch worden.
Doe de test: wat is jouw type schouderklacht?
Twijfel je of jouw schouderpijn wel echt door bursitis komt?
Ontdek welk type schouderklacht je hebt – en welk programma of advies het beste past:
👉 Start de gratis test van Schouderfysio
Veelgestelde vragen over een slijmbeursontsteking in de schouder
Wat is het verschil tussen bursitis en een peesontsteking?
Bij bursitis is de slijmbeurs ontstoken, bij een peesontsteking is de pees zelf aangedaan. In de praktijk gaan deze twee regelmatig samen, omdat overbelasting van de pezen vaak ook de slijmbeurs irriteert. De klachten lijken sterk op elkaar, wat de diagnose soms lastig maakt.
Is rust de beste behandeling bij bursitis?
Niet per se. Volledige rust vertraagt het herstel in de meeste gevallen. Bewegen binnen je pijngrenzen houdt de doorbloeding op gang en voorkomt dat spieren verzwakken. De kunst is de juiste balans vinden tussen belasten en ontlasten.
Kan een slijmbeursontsteking in de schouder vanzelf overgaan?
Soms wel, maar dat hangt af van de onderliggende oorzaak. Als de slijmbeurs secundair geïrriteerd is door overbelasting of een verstoord bewegingspatroon, lost het probleem zonder gerichte aanpak zelden volledig op. De kans op terugkeer blijft dan hoog.
Helpt een cortisone-injectie bij bursitis?
Een injectie kan op korte termijn pijnverlichting geven, maar pakt de onderliggende oorzaak niet aan. Onderzoek laat zien dat het effect op de lange termijn beperkt is. Een injectie kan zinvol zijn als tijdelijke maatregel, zodat oefentherapie beter kan worden gestart.
Wanneer moet ik naar de huisarts of specialist?
Als de klachten na 6 tot 8 weken niet verbeteren ondanks beweging en oefentherapie, is het verstandig een arts te raadplegen. Ook bij acute hevige pijn na een val, koorts of zichtbare zwelling is het beter niet te wachten.
Bronnen
- Girish, G. et al. (2011). Ultrasound of the shoulder: asymptomatic findings in rotator cuff. AJR.
- Mitchell, C. et al. (2005). Shoulder pain: diagnosis and management in primary care. BMJ.
- Lewis, J. (2016). Rotator cuff related shoulder pain: Assessment, management and uncertainties. BJSM.
- KNGF-richtlijn Schouderklachten (2022)